Rapporto OASI 2025: uno sguardo al welfare per la non autosufficienza
27/03/2026
Il settore socio-sanitario italiano sta vivendo una trasformazione profonda, guidata dalla legge 33/2023 e dal d.lgs. 29/2024.
Per chi lavora in RSA, non è solo un cambio normativo, ma un tentativo di superare la storica frammentazione tra servizi sanitari e sociali che ha spesso reso il percorso dell'anziano un labirinto burocratico.
L'obiettivo?
Integrare la Long-Term Care (LTC) agendo su tre fronti: spesa sanitaria, indennità di accompagnamento (INPS) e assistenza comunale.
Il dato critico
Nonostante i bisogni aumentino, i dati OASI 2025 mostrano che la spesa pubblica per la LTC in rapporto al PIL è scesa dall'1,43% (2020) all'1,18% (2024). Per chi lavora in struttura, questo significa una sfida gestionale enorme: fare di più, o meglio, con risorse sempre più contingentate.
Il PUA: la porta d'ingresso al welfare per la non autosufficienza
Il Punto Unico di Accesso (PUA), che esiste come tipologia di servizio e modalità organizzativa da lungo tempo nel sistema di welfare italiano, ha visto un nuovo slancio normativo. Non è un semplice sportello informativo, ma costituisce l’accesso al sistema.
Per un operatore RSA, un PUA efficiente è garanzia di un "profilo d'ingresso" dell'ospite chiaro e documentato, riducendo le incertezze sulla sua storia clinica e sociale.
Le 3 funzioni chiave del PUA, che deve assicurare un accesso unitario e di prossimità, sono:
- accoglienza: ascolto del bisogno e decodifica della domanda
- orientamento: guida tra i servizi (ADI, Centri Diurni, RSA)
- valutazione preliminare: un primo triage multidisciplinare (SSN e sociale) per capire la complessità del caso.
Dall'UVM al PAI: come cambia la progettazione assistenziale
L'Unità di Valutazione Multidimensionale (UVM) è il cuore tecnico del sistema: qui la domanda diventa progetto. Coinvolge medici, infermieri e assistenti sociali per guardare oltre la patologia.Il risultato è il PAI (Piano Assistenziale Individualizzato), che stabilisce obiettivi, servizi e intensità di cura. Per una RSA, il PAI rappresenta il "contratto assistenziale" di partenza.
Sintesi delle dimensioni analizzate dall'Unità di Valutazione Multidimensionale (UVM)
per la definizione del PAI
per la definizione del PAI
 Mentre il processo UVM/PAI fornisce uno standard teorico eccellente, l'esperienza concreta dell'operatore della RSA dipende dal modello regionale di "gatekeeping" o “sorveglianza all’ingresso” adottato sul territorio.
Mentre il processo UVM/PAI fornisce uno standard teorico eccellente, l'esperienza concreta dell'operatore della RSA dipende dal modello regionale di "gatekeeping" o “sorveglianza all’ingresso” adottato sul territorio.
I modelli regionali a confronto: come cambia l'accesso alle cure sul territorio
Il modo in cui un anziano arriva in RSA cambia drasticamente in base a dove ci troviamo. Ecco i modelli analizzati dal rapporto.Confronto tra i modelli di accesso al sistema di welfare nelle regioni
Friuli-Venezia Giulia, Lombardia e Toscana
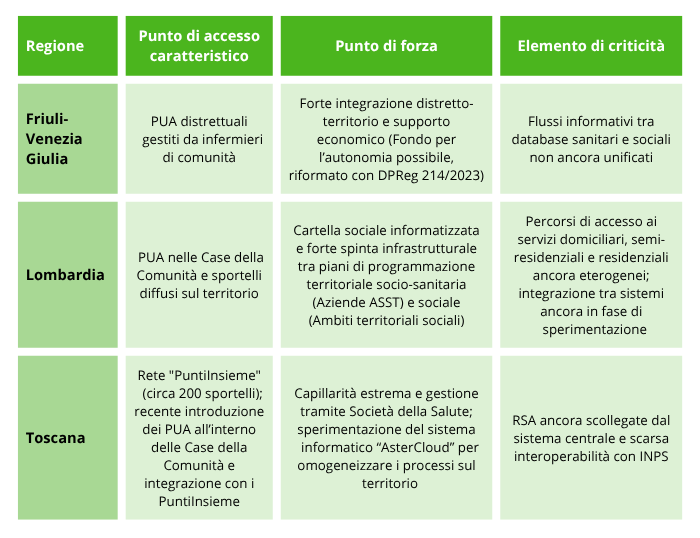
Dati Rapporto OASI 2025: fabbisogno reale e liste d'attesa
Il Rapporto OASI 2025 stima circa 4 milioni di anziani non autosufficienti. Questo spiega la saturazione delle liste d'attesa e l'aggravamento della complessità clinica degli ospiti.
- Copertura a macchia di leopardo. I dati segnalano un aumento del 4% (+8.984) dei posti letto residenziali a livello medio nazionale, confermando un trend di crescita costante. La copertura nazionale è dell'8% (over 65) e del 10% (over 75), ma la disponibilità di posti letto in RSA è dell'8-10% al Nord e crolla all'1-4% al Sud.
- Il "nodo" dell'ADI. L'Assistenza Domiciliare Integrata è aumentata nei numeri (31%), ma la qualità è stata sacrificata per la quantità (media di sole 14 ore l'anno per assistito).
- L'effetto sulle RSA. Poiché l'Assistenza Domiciliare è spesso insufficiente, l'anziano arriva in struttura solo quando è in condizioni di estrema fragilità e instabilità clinica.
L'integrazione socio-sanitaria: sfide e opportunità per gli operatori RSA
Per gli operatori, la sfida del futuro si gioca su tre aspetti:
- Dati condivisi. Sistemi come AsterCloud o la Cartella sociale informatizzata devono dialogare con i software gestionali delle RSA per evitare la frammentazione informativa.
- Equità territoriale. La residenzialità deve essere un diritto garantito da Nord a Sud.
- Integrazione con l’INPS. Dobbiamo arrivare a una valutazione unica che includa l'indennità di accompagnamento, togliendo peso burocratico alle famiglie.
Per saperne di più:
Rapporto OASI 2025
- News
-
-
13/05/2026
Accreditamento e qualità nelle RSA in Toscana: il caso di Villa Magli
-
01/04/2026
Una infografica racconta 13 anni di successi della Rete “Valore in RSA”
-
31/03/2026
Nuovi requisiti accreditamento RSA e servizi territoriali: delibera 244/2026 e sistema STAR
-
30/03/2026
Seminario, 9 marzo 2026 - Tutelare la salute in RSA: verso un'assistenza senza infezioni
-
18/03/2026
Le pubblicazioni di Valore in RSA
-
02/03/2026
Ripartono i corsi di formazione ISS accreditati e gratuiti sulla lotta alle infezioni in RSA
-
06/02/2026
Strutture residenziali socio-assistenziali e socio-sanitarie in Italia: la fotografia dell'ISTAT
-
14/01/2026
Demenze e disturbo cognitivo: al via il percorso formativo ISS per implementare la linea guida su diagnosi e trattamento
-
23/12/2025
Gestione della demenza: tra gennaio e febbraio un ciclo di incontri di formazione online promossi dall'ISS
-
11/12/2025
Musei in valigia: l'arte arriva "a domicilio" nelle strutture residenziali e centri diurni
-
23/11/2025
Lotta alle infezioni nelle RSA: i corsi di formazione ISS gratuiti a completamento del progetto ministeriale
-
16/10/2025
Nuovo Codice deontologico dell'educatore professionale: bussola etica nella complessità quotidiana
-
04/10/2025
Non autosufficienza e RSA: la Croce Verde di Pietrasanta invita al convegno su criticità e prospettive
-
25/09/2025
Un unico strumento per i sopralluoghi delle Commissioni multidisciplinari della Toscana
-
17/09/2025
Al via in Toscana la campagna di vaccinazione 2025 contro influenza e Covid-19
-
15/07/2025
Dare valore al fine vita in RSA: un passo avanti nella costruzione di una cultura palliativa in Toscana
-
07/07/2025
Cure palliative, Regione Toscana potenzia il piano con oltre sette milioni di euro
-
27/05/2025
RSA toscane, apertura del bando per la prevenzione sismica
-
20/05/2025
Il corpo nell’anziano fragile
-
14/05/2025
Un modello di governance territoriale al centro dell'evento formativo di Regione Umbria
-
26/03/2025
Torna anche quest'anno il Meeting delle Professioni di Cura
-
22/03/2025
Seminario. Carezze ed emozioni: la qualità della cura dell’anziano attraverso il tocco
-
20/03/2025
Il valore del Centro Diurno Alzheimer nella rete dei servizi della Società della salute della Lunigiana
-
17/03/2025
Valorizzare il fine vita e la cultura palliativa: le presentazioni del seminario del 4 marzo 2025
-
07/03/2025
Dialogo sul suicidio medicalmente assistito, la presentazione del volume presso l'Auditorium del Consiglio regionale
-
02/03/2025
Seminario - 4 marzo 2025. Dare valore al fine vita in RSA: la costruzione di una cultura palliativa
-
10/02/2025
Webinar di Regione Toscana: presentazione dei bandi di efficientamento energetico e produzione di energia da fonti rinnovabili per le imprese
-
28/01/2025
Pet therapy nelle RSA: un'esperienza di successo
-
09/01/2025
Bando per i contributi di efficientamento energetico per gli immobili sedi di imprese o Rsa
-
09/01/2025
Bandi per progetti di efficientamento energetico dei processi produttivi e produzione di energia da fonti rinnovabili per le imprese
-
10/11/2024
Immobili pubblici, efficientamento energetico e progetti per la produzione di energia da fonti rinnovabili. Prorogata la scadenza
-
07/10/2024
Avvio della campagna di vaccinazione congiunta antinfluenzale e anti Covid-19
-
01/10/2024
Tutela della salute nelle RSA: primi risultati del progetto CCM che “fotografa” le infezioni nelle strutture e la formazione degli operatori
-
23/09/2024
Il Tempo nella Cura: prospettive multi-professionali in RSA
-
01/08/2024
Novità su farmaci e dispositivi medici per le RSA e RSD della Toscana
-
02/07/2024
Uso delle mascherine: decade l'obbligo ma rimane la raccomandazione nelle strutture con pazienti fragili, anziani, immunocompromessi
-
17/06/2024
Progetto di sorveglianza HALT-4: si è concluso con successo il reclutamento delle RSA toscane
-
12/06/2024
Convegno Age-It 2024: confronto tra esperti internazionali sulle sfide e opportunità dell'invecchiamento
-
21/05/2024
Tutela della salute nelle RSA: il progetto per prevenire e controllare le infezioni assistenziali in 8 regioni
-
08/05/2024
Online il fotolibro con i principali risultati del convegno per i 10 anni di Valore in RSA
-
08/04/2024
Sicurezza e qualità delle cure in ambito socio-sanitario: una iniziativa pubblica di confronto a Firenze il 12 aprile
-
28/03/2024
Carta di Firenze, che cos'è: se ne parla in un convegno mondiale il 5 e 6 aprile
-
22/03/2024
Approvate le nuove linee di indirizzo regionali sulla ristorazione nelle strutture socio-assistenziali
-
22/03/2024
Al via il bando per gli interventi di riqualificazione energetica delle RSA pubbliche toscane
-
18/03/2024
22 marzo 2024 ore 15 - Webinar Condivisione abitativa: una prospettiva in età anziana
-
15/03/2024
Metodo Atelier: il 22 marzo i risultati del progetto per la presa in carico di persone con gravi cerebrolesioni acquisite
-
12/03/2024
Le cure palliative... parliamoci chiaro! L'incontro a Firenze il 15 marzo
-
18/02/2024
Gestione in sicurezza dei farmaci orali solidi in RSA tra polipatologie e attenzione alla stabilità del principio attivo
-
01/02/2024
L’utilizzo della realtà virtuale in RSA: l’esperienza raccontata in una tesi
-
09/01/2024
Valore in RSA festeggia i suoi 10 anni con una giornata dedicata al valore dell'assistenza residenziale sanitaria
-
08/01/2024
RSA, mascherine obbligatorie per lavoratori, utenti e visitatori fino al 30 giugno 2024
-
20/11/2023
On line le presentazioni della giornata laboratorio sulle spinte gentili organizzata da ARS
-
16/11/2023
Al via il master dell'Università di Firenze sulla health literacy come cibo per la mente, per gli individui e le organizzazioni
-
09/11/2023
Portare la salute in cucina con la medicina culinaria e gli chef sanitari
-
27/10/2023
Il 4 novembre a Cortona un corso di formazione sulla cura della persona nel fine della vita
-
06/10/2023
L'Alzheimer Fest quest'anno è in viaggio coast to coast!
-
05/10/2023
Il 6 e 7 ottobre 2023 al via a Montecatini Terme il 13° convegno nazionale sui Centri diurni Alzheimer
-
04/10/2023
Vincere il dolore onlus: terapie e cure palliative al centro del congresso nazionale dell'associazione
-
03/10/2023
La fragilità al centro del convegno di sabato 21 e domenica 22 ottobre a Borgo a Mozzano
-
29/09/2023
Quota sanitaria, aumenta il contributo di Regione Toscana per le RSA
-
06/06/2023
Impatto della pandemia nelle RSA, al via una nuova indagine nazionale dell'Istituto superiore di sanità
-
17/05/2023
E’ entrata in vigore la legge delega per la non autosufficienza. Un breve riassunto dei temi principali
-
30/03/2023
Le RSA e il rinnovato ruolo degli OSS: il corso precongressuale all'interno del 23° convegno nazionale AIP
-
20/03/2023
Stare nella fragilità senza perdere l’umanità: 1 aprile 2023, il convegno dell’Associazione Spazio Etico
-
16/03/2023
Il progetto “Obiettivo ricordo: metto a fuoco la vita”, un’esperienza laboratoriale per migliorare la qualità dei servizi offerti in RSA
-
15/03/2023
Le scelte possibili nel fine vita: conoscere il lessico per saper gestire i percorsi di assistenza. Al via il webinar di Regione Toscana
-
02/03/2023
Infezioni correlate all'assistenza: on line la nuova sezione tra i nostri strumenti di lavoro
-
13/02/2023
Conseguenze Covid-19 per RSA e Centri diurni: adeguamento quota sanitaria, quota integrativa e confermate bolle Covid
-
09/02/2023
Visite in RSA, RSD e strutture residenziali socio-sanitarie toscane
-
01/02/2023
Prorogato al 28/02 il Progetto sul rischio nutrizionale (NURISK): la tua partecipazione conta!
-
16/01/2023
Le novità del disegno di legge delega per la non autosufficienza
-
03/01/2023
In Rsa e strutture sanitarie obbligatorio uso della mascherina fino ad aprile 2023 e abolito il green pass per gli accompagnatori
-
30/11/2022
Istat pubblica i dati sulle strutture residenziali in Italia nel 2020
-
07/11/2022
Le cure in psicogeriatria: congresso regionale AIP Toscana, 18 novembre 2022
-
30/10/2022
Mascherine, obbligo prorogato in ospedali e residenze per anziani fino al 31 dicembre 2022
-
05/10/2022
Influenza, al via la campagna vaccinale in Toscana
-
16/09/2022
Alzheimer Fest, noi c’eravamo e ne siamo orgogliosi!
-
30/08/2022
Alzheimer Fest 2022, da venerdì 9 a domenica 11 settembre a Firenze in piazza SS. Annunziata
-
06/07/2022
Regione Toscana, elenco regionale per personale infermieristico con titolo conseguito all'estero che può esercitare in via temporanea
-
14/06/2022
15, 16 e 17 giugno l'assessore Serena Spinelli ha incontrato le RSA della Toscana
-
16/05/2022
Demenza, il coraggio dell'innovazione: cosa è emerso dal convegno Ansdipp del 5 maggio scorso
-
10/05/2022
Responsabilità e tutela del benessere nelle RSA della Toscana: la presentazione dell'e-book con i casi di giurisprudenza
-
04/05/2022
Cure palliative, l’attuazione delle reti: la situazione in Toscana
-
29/04/2022
Esercizio temporaneo delle qualifiche delle professioni sanitarie e di operatore sociosanitario per i professionisti ucraini
-
12/04/2022
Fine dello stato di emergenza, approvate le indicazioni regionali per le strutture residenziali e semiresidenziali toscane
-
06/04/2022
Regione Toscana, assunzione temporanea di infermieri in possesso della qualifica conseguita all'estero riconosciuta in Italia
-
14/03/2022
Benessere dei lavoratori delle RSA, online la nuova sezione
-
01/03/2022
Quanto pesa e quanto incide una buona leadership infermieristica? Una ricerca del Policlinico Tor Vergata vuole scoprirlo
-
25/02/2022
RSA e RSD della Toscana: aggiornate le indicazioni regionali per gestire l'emergenza COVID-19
-
03/02/2022
In vigore da oggi 3 febbraio 2022 le nuove regole Covid per le RSA
-
20/01/2022
Report ISS. Riflessione etico-giuridica sulle figure di protezione giuridica. Pillola n. 10
-
15/01/2022
Il nuovo accreditamento sociale integrato toscano per le RSA: come trasformare un adempimento in un’innovazione
-
11/01/2022
Report ISS. Riflessione etico-giuridica su informazione e consenso ai trattamenti in RSA. Pillola n. 9
-
28/12/2021
Dal 31 dicembre 2021 stretta sulla regolamentazione degli accessi in RSA in Toscana
-
27/12/2021
Copertura vaccinale di operatori e residenti delle RSA toscane: i risultati dell'indagine 2021
-
14/12/2021
Vaccinazione contro COVID-19 efficace nel prevenire i focolai in RSA e ridurre la gravità dei sintomi?
-
06/12/2021
Report ISS. Riflessione etico-giuridica su comunicazione e accesso dei familiari/visitatori in RSA. Pillola n. 8
-
30/11/2021
7-8 ottobre 2021 webinar: RSA, COVID-19 non ha inventato niente? Online risultati, slide e video
-
25/11/2021
Il rischio di suicidio negli operatori sanitari in casa di riposo: un’analisi esplorativa durante l'epidemia di Covid-19
-
19/11/2021
Solitudine vs. contatto fisico durante la pandemia Covid-19: effetti su salute fisica e psicologica
-
10/11/2021
Formazione RSA 18-19 novembre: convegno in presenza a Pisa su psicogeriatria e webinar ISS su centri per disturbi cognitivi
-
08/11/2021
Report ISS. Riflessione etico-giuridica sulla tutela dei diritti dell’anziano nelle RSA in condizioni emergenziali. Pillola n.7
-
21/10/2021
RSA e Covid-19, gestire le difficoltà per così lungo tempo: alcune considerazioni
-
13/10/2021
On line la nuova sezione dedicata ai vaccini anti COVID-19
-
29/09/2021
Prendersi cura dei residenti in casa di cura con Covid-19: le unità GIROT "ospedale-RSA" in Toscana
-
22/09/2021
Report ISS. Riflessione etico-giuridica su Carta dei servizi e Carta dei diritti dell’anziano. Pillola n.6
-
07/09/2021
RSA: COVID-19 non ha inventato niente? Iscriviti al Webinar del 7 e 8 ottobre 2021
-
02/09/2021
Anche quest'anno torna l'Alzheimer Fest! Da venerdì 10 a domenica 12 settembre a Cesenatico
-
23/07/2021
Report ISS. Indicazioni etico-assistenziali su valutazione multidimensionale e PAI, contenzione, fine vita. Pillola n.5
-
19/07/2021
Report ISS. Salute dell’anziano nelle residenze: questioni etico-giuridiche. Pillola n.4
-
05/07/2021
Report ISS. Sistema di risposta ai bisogni dell’anziano: contesto sociale e quadro normativo. Pillola n.3
-
28/06/2021
Report ISS. Anziani: una rigida suddivisione in categorie si scontra con una realtà più fluida. Pillola n.2
-
21/06/2021
Cure palliative e terapia del dolore, dalla legge 38/2010 ai provvedimenti durante l’emergenza
-
10/06/2021
Report ISS. Assistenza sociosanitaria per anziani non autosufficienti: riflessioni bioetiche e biogiuridiche. Pillola n.1
-
25/05/2021
Visite in RSA in Toscana, le novità: patto di condivisione del rischio e certificazioni verdi
-
20/05/2021
Corso di formazione a distanza per facilitatori del rischio clinico nelle RSA
-
11/05/2021
Riapertura delle RSA: la nuova ordinanza del ministero, le raccomandazioni dell'ECDC e dei CDC americani
-
06/05/2021
RSA: primi effetti del vaccino, in calo incidenza e decessi
-
27/04/2021
Comunicare la vaccinazione, una questione di fiducia
-
07/04/2021
Indicazioni ministeriali per la vaccinazione di persone con pregressa infezione da Covid-19
-
29/03/2021
Sicurezza ed efficacia dei vaccini anti-Covid: le risposte alle domande più frequenti
-
23/03/2021
Rinnovo totale della sezione dedicata alla normativa regionale e nazionale in RSA
-
23/02/2021
Covid-19 nelle RSA, cosa è accaduto e azioni di miglioramento: webinar online, 5 marzo
-
03/02/2021
Diffusione epidemica di COVID-19 e mortalità in RSA: alcune riflessioni
-
28/01/2021
RSA Toscana, dimezzati i casi e in aumento le vaccinazioni anti Covid. Approvato il piano pandemico influenzale nazionale
-
18/01/2021
Fondamenti delle cure palliative e della leniterapia: i video tutorial della Fondazione FILE per operatori e familiari
-
13/01/2021
Vaccinazione anti Covid in RSA: spazio web per segnalazioni e informazioni
-
04/01/2021
Formazione per facilitatori del rischio clinico nelle RSA in risposta alla pandemia da COVID-19
-
01/01/2021
RSA e RSD della Toscana: le indicazioni regionali per gestire l'emergenza COVID-19
-
24/12/2020
Al via dal 27 dicembre la vaccinazione anti Covid per gli anziani residenti delle RSA e per tutto il personale: alcune informazioni utili
-
02/12/2020
RSA, gestire Multiresistenti e Covid: videoconferenza ANIPIO, sabato 12 dicembre 9.30-13.30
-
25/11/2020
Formazione sul nuovo procedimento di accreditamento delle strutture e dei servizi alla persona del sistema sociale integrato
-
16/11/2020
Vaccinazione antinfluenzale negli operatori delle strutture socio-sanitarie al tempo del COVID-19. L'indagine di Valore in RSA
-
02/11/2020
Emergenza COVID-19 nelle RSA e RSD della Toscana: riprende l'aggiornamento delle indicazioni regionali
-
27/10/2020
Solitudine, grave effetto collaterale della pandemia per gli anziani delle RSA e per le persone malate
-
16/10/2020
In vigore dal 19 ottobre le nuove linee di indirizzo anti Covid per le RSA della Toscana
-
09/10/2020
Ordinanza n. 89 per le RSA e RSD della Toscana: misure straordinarie per contrastare e contenere la diffusione di COVID-19
-
18/09/2020
Elezioni nelle RSA: raccolta del voto presso le strutture sociosanitarie e socioassistenziali, autocertificazione e misure anti-Covid
-
09/09/2020
Strutture residenziali sociosanitarie toscane: aggiornate le linee regionali per il periodo di superamento dell’emergenza Covid-19
-
04/09/2020
L'ISS aggiorna il rapporto con le indicazioni per prevenire la diffusione del coronavirus nelle strutture residenziali
-
03/09/2020
Al via in Italia la definizione di percorsi e requisiti per accreditare le reti regionali di cure palliative e terapia del dolore
-
06/08/2020
Nuovo coronavirus, indicazioni e raccomandazioni per gli operatori delle RSA della Toscana: circolari e ordinanze
-
02/07/2020
Consapevolezze e riflessioni sulle RSA alla luce della pandemia da coronavirus
-
01/07/2020
Infezioni e uso di antibiotici in RSA: il quadro della situazione in Toscana, Italia ed Europa
-
19/06/2020
Conclusa l’indagine ISS su Covid-19 e RSA: tra le 1.356 strutture che hanno partecipato 200 sono toscane
-
26/05/2020
Le RSA del Nord Italia castelli assediati da un nemico invisibile
-
18/05/2020
Intervista alla direttrice della RSA Beato Angelico: vita vissuta al tempo del coronavirus
-
06/05/2020
Covid-19 in RSA: un primo bilancio
-
20/04/2020
Gli indirizzi regionali per la gestione del percorso COVID-19 in ambito territoriale
-
19/04/2020
Strategie di prevenzione e controllo dell'epidemia di Covid-19 in RSA e misure per l'assistenza domiciliare
-
14/04/2020
Coronavirus, le indicazioni regionali per gestire l'emergenza nelle RSA e RSD della Toscana
-
13/04/2020
Coronavirus: survey ISS per conoscere esigenze e carenze delle RSA e formazione a distanza per gli operatori socio-sanitari
-
08/04/2020
Malattie infettive, nuovo coronavirus, influenza: non perdere la testa, ma attua misure efficaci per prevenire e gestire la trasmissione
-
03/04/2020
Emergenza coronavirus nelle RSA della Toscana: al via i tamponi e attivate le strutture Covid-19
-
18/02/2020
Ai nastri di partenza la seconda edizione del corso per direttori e responsabili RSA. Scadenza posticipata al 30 aprile
-
04/02/2020
Nuova sezione dedicata alla cura dell'integrità cutanea: come prevenire e curare lesioni, ulcere e ferite
-
21/01/2020
Interventi ambientali per prevenire e ridurre le cadute degli anziani: poche le novità dal BMJ
-
15/01/2020
21 gennaio, workshop: Comunicazione e conflitto due strumenti per sviluppare rapporti positivi in RSA
-
07/01/2020
L’importanza della semantica e della dimensione umana nei processi di cura
-
23/12/2019
Tanti auguri per un nuovo anno di progetti insieme
-
28/11/2019
Demenza e solitudine: il "rinascimento" parte dalla Toscana. Convegno, 4 dicembre 2019
-
25/11/2019
Facciamo chiarezza su infezioni e antibiotico resistenza: miniguida per tutti gli operatori del sistema sanitario e socio-sanitario
-
22/10/2019
Problematiche etiche delle cure nei pazienti con declino cognitivo: il convegno a Firenze l'8 novembre
-
24/09/2019
Convegno a Montaione, 3 ottobre: Quale futuro immaginiamo per i servizi di assistenza agli anziani
-
18/09/2019
Batterio New Delhi cos’è e come la Toscana sta facendo fronte all’emergenza
-
18/09/2019
Demenza e declino cognitivo: ci sono fattori di rischio modificabili per prevenirne o ridurne l’insorgenza? Dall’OMS una nuova linea guida
-
05/09/2019
17 settembre ANSDIPP Toscana in conferenza: Strategie possibili per il futuro dell'Alzheimer
-
01/08/2019
La continuità assistenziale nella long term care in Italia: buone pratiche a confronto
-
25/07/2019
End of life: quanto il dialogo può cambiare l’esito della cura
-
10/07/2019
Online la nuova sezione dedicata alle terapie non farmacologiche tra i nostri strumenti di lavoro
-
17/06/2019
Pianificare e condividere le cure: i risultati delle interviste a 20 pazienti complessi
-
31/05/2019
Barriere interne o esterne ostacolano le visite dei familiari in RSA generando ansia e depressione nei residenti
-
06/05/2019
Convegno File, indagine ARS: in Toscana solo 1 paziente su 3 ricorre alle cure palliative
-
30/04/2019
A maggio a Verona il primo convegno dell'Accademia di geriatria
-
18/04/2019
Gli accessi al nostro sito, le news più lette, i nuovi progetti, grazie a tutti voi che ci seguite
-
18/04/2019
Le cure palliative tra diritti e criticità: il punto il 4 maggio con la Fondazione Italiana Leniterapia
-
08/04/2019
Prosegue il progetto AIMA in favore delle comunità amiche della demenza
-
20/03/2019
Chi “influenza” gli operatori delle RSA? I risultati dell'indagine sulla vaccinazione antinfluenzale degli operatori toscani
-
04/03/2019
19 marzo - Workshop Chi “influenza” gli operatori delle RSA? La vaccinazione antinfluenzale come strategia di prevenzione per gli ospiti
-
26/02/2019
“Come vorrei morire?” A montaione il 1 marzo si parla del tema dell’accompagnamento al fine vita e della sua complessità
-
14/02/2019
Al via il corso per direttori e responsabili di strutture e servizi socio-sanitari. Scadenza presentazione domande: 15 marzo
-
12/02/2019
Cure palliative in Toscana: i dati ARS al workshop La persona in RSA affetta da malattie croniche verso la fine della vita
-
05/02/2019
Monza, visita a “Il paese ritrovato”, il primo villaggio in Italia per la cura delle persone con demenza
-
18/01/2019
Demenza e declino cognitivo: l’importanza di combinare approccio con e senza farmaci. Corso di formazione a Bagno a Ripoli
-
09/01/2019
Validation Therapy: il Centro Studi Orsa organizza un workshop dedicato
-
07/01/2019
Controllo delle infezioni: i risultati dello studio europeo HALT-3 e il confronto Toscana - Italia
-
20/12/2018
valoreinrsa.it rinnova e aggiorna la pagina della normativa sulle RSA con uno sguardo speciale alle delibere toscane
-
05/12/2018
Normativa sui servizi socio-sanitari: gli aspetti salienti delle direttive recentemente approvate nel workshop dell'11 dicembre a Firenze
-
27/11/2018
Si parla di formazione e ricerca in RSA a Viareggio, sabato 1 dicembre
-
16/11/2018
L’ultimo chilometro delle patologie croniche non oncologiche: l'evento a Siena il 23 novembre 2018
-
30/10/2018
Legge Gelli-Bianco, la responsabilità e la gestione del rischio in RSA: il 6 novembre un convegno a Firenze
-
30/10/2018
Forum della Non autosufficienza, la decima edizione a Bologna il 28 e 29 novembre 2018
-
04/10/2018
Convegno Il nuovo accreditamento socio-sanitario toscano. Come trasformare un adempimento in un’innovazione: Pistoia, 12 ottobre
-
01/10/2018
In attuazione legge sulle DAT, Disposizioni anticipate di trattamento: indicazioni del Consiglio di Stato su istituzione della banca dati nazionale
-
26/09/2018
Sorveglianza dei batteri multi-resistenti nelle RSA: le linee d'indirizzo dell'Associazione dei microbiologi clinici italiani
-
20/09/2018
29 settembre: RelAzioniamoci, un giorno per riflettere in occasione delle celebrazioni sull'Alzheimer
-
18/09/2018
25 settembre: in occasione della Giornata Mondiale, al quartiere 4 di Firenze "Parliamo di Alzheimer"
-
03/08/2018
Vaccinazione influenzale: quanto è diffusa tra gli operatori che lavorano in RSA?
-
26/04/2018
Le vaccinazioni negli operatori sanitari: protezione per il singolo professionista ma soprattutto garanzia per i pazienti
-
13/10/2017
E’ autunno e si comincia a parlare di vaccinazione antinfluenzale anche in RSA …
-
10/02/2017
L’operatore e la somministrazione dei farmaci in RSA: un approfondimento sulle responsabilità
-
18/07/2016
Malnutrizione: online la nuova pagina con gli strumenti per riconoscerla
-
20/01/2016
Declino cognitivo e funzionale: online l'aggiornamento delle scale di valutazione
-
16/10/2014
Farmaci: aggiornata la sezione Strumenti di lavoro per gli operatori
-
09/09/2014
Dolore: decidere chi e quando trattare è sempre difficile! Aggiornati gli strumenti di lavoro!
-
17/02/2014
Contenzione sì, contenzione no: alcune riflessioni
-
13/05/2026
- Letteratura
-
-
16/04/2026
L’ascolto attivo nelle RSA: trasformare la relazione di cura in un incontro
-
20/02/2026
5 lezioni dai paesi che stanno reinventando l'assistenza a lungo termine
-
26/01/2026
L’aria condizionata salva davvero la vita agli anziani fragili durante le ondate di calore?
-
23/12/2025
Comprendere i bisogni di cure palliative non soddisfatti nelle residenze per anziani
-
16/12/2025
OCSE, invecchiamento progressivo e frammentazione dei servizi: le sfide per l'assistenza domiciliare in Italia
-
28/11/2025
ICOPE, la strategia OMS per l'assistenza integrata agli anziani
-
10/11/2025
Nuovo sistema di accreditamento toscano: i principali risultati a 4 anni dall’introduzione
-
02/09/2025
Supporto ai caregiver informali: analisi delle sfide in Svezia e il servizio di ascolto in Toscana
-
26/08/2025
Prevenire le cadute: efficacia degli interventi negli anziani residenti in strutture di assistenza
-
19/08/2025
Rischio cadute, NICE ha aggiornato le linee guida
-
05/08/2025
Anziani in movimento: una guida per sconfiggere la sedentarietà
-
28/07/2025
Quali fattori influenzano il turnover degli infermieri nelle RSA?
-
04/07/2025
Leadership efficace per un'assistenza di qualità nelle RSA
-
01/07/2025
Settimo Rapporto Osservatorio Long term care: interdipendenza e integrazione al centro
-
17/06/2025
Prevenzione e trattamento delle lesioni da pressione, le linee guida ISS
-
11/06/2025
Alimentazione e longevità: i modelli alimentari che fanno invecchiare bene
-
13/05/2025
Turnover nelle RSA, personale e leadership stabili per una migliore qualità dell'assistenza
-
15/04/2025
Prevenire le cadute negli anziani: strategie per abbattere costi e rischi
-
26/02/2025
Il piano di potenziamento delle cure palliative in Toscana
-
25/02/2025
Strutture socio-assistenziali e socio-sanitarie: offerta e domanda in Italia secondo i dati Istat
-
17/02/2025
Sesto rapporto Cergas Bocconi: sfida tra risorse, competenze e modelli di servizio
-
16/01/2025
Sesto rapporto Cergas Bocconi: focus su reti di welfare, badanti e gestori delle strutture
-
03/01/2025
Gli operatori delle RSA toscane e le vaccinazioni: i risultati della serie di indagini QVAX
-
20/12/2024
Monitoraggio degli eventi sentinella: il protocollo aggiornato
-
04/12/2024
La sostenibilità del settore Long Term Care nel medio-lungo periodo: il sesto rapporto Cergas Bocconi
-
17/10/2024
Dopo la pandemia, gli operatori delle RSA hanno continuato a vaccinarsi per l’influenza? Le risposte dell'indagine QVAX 2023
-
12/09/2024
Fattori che scatenano le emozioni sul posto di lavoro in ambiente sanitario e impatto sulla sicurezza del paziente: una revisione sistematica
-
30/08/2024
La telemedicina nelle nursing homes: individuazione di barriere e facilitatori per la sua implementazione
-
06/08/2024
Gli operatori socio-sanitari, i direttori di struttura e i vaccini: i risultati (a puntate) dell'indagine Qvax22 nelle RSA della Toscana
-
06/08/2024
Un futuro da rinforzare tra sociale e sanitario, comunicazione e formazione. Serie: QVAX 22 - Dalla parte dei Direttori, episodio 4
-
23/07/2024
Sensibilità vaccinali. Serie: QVAX 22 - Dalla parte dei Direttori, episodio 3
-
18/07/2024
Le tecnologie digitali possono aiutare nelle strategie di controllo delle infezioni correlate all’assistenza?
-
27/06/2024
Misurazione delle infezioni in RSA: l’indagine europea HALT-4 e il metodo ECDC di conversione della prevalenza in incidenza
-
29/05/2024
Intervento collaborativo tra ospedali e case di cura per ridurre gli organismi multiresistenti: i risultati di uno studio americano
-
10/05/2024
I direttori delle RSA e la pandemia. Serie QVAX 22 - Dalla parte dei Direttori, episodio 2
-
03/05/2024
La risposta dell’American Geriatrics Society alle linee guida mondiali sulle cadute
-
15/04/2024
Rivedere e ridurre le prescrizioni dei farmaci nei contesti sanitari e socio-sanitari
-
10/04/2024
Uso dei dispositivi di protezione individuale nelle strutture socio-sanitarie per prevenire la diffusione di organismi multiresistenti
-
14/02/2024
Indagine sui temi della vaccinazione nelle RSA. Al via Dalla parte dei direttori: lo spin-off della serie QVAX-22
-
19/01/2024
Quali interventi prevengono l'ingresso degli anziani nelle RSA?
-
07/12/2023
Una revisione Cochrane fa il punto sugli interventi per ridurre e prevenire l'uso delle contenzioni fisiche nella cura degli anziani
-
23/11/2023
Progetto Qvax 2022. Episodio 7 - Vaccinazione antinfluenzale nel personale delle RSA: la bassa copertura può essere attribuita a fattori quali fiducia nei vaccini e alfabetizzazione vaccinale?
-
03/11/2023
Progetto Qvax 2022. Episodio 6 - Ma alla fine l'esperimento nudge per promuovere la vaccinazione influenzale degli operatori delle RSA toscane è riuscito o no?
-
28/10/2023
Come rendere il settore della Long term care più allettante? Serve la strategia RESPECT, a dirlo il rapporto OCSE
-
28/08/2023
Il metodo Montessori nella cura degli anziani
-
25/07/2023
Quali sono i farmaci che assumono gli anziani che vivono in RSA?
-
19/07/2023
Effetto del contesto ambientale e architettonico su salute e benessere dei residenti delle case di cura: i risultati di una revisione sistematica
-
13/07/2023
Progetto Qvax 2022. Episodio 5 - Vaccine literacy e vaccine confidence: cosa sono e come si misurano
-
06/07/2023
Quanto ha influito Omicron sui ricoveri e decessi dei residenti delle RSA? Lo studio condotto nel distretto socio-sanitario fiorentino
-
21/06/2023
Progetto Qvax 2022. Episodio 4 - Cosa pesa sull’intenzione degli operatori di vaccinarsi contro l’influenza per la stagione autunnale 22-23?
-
15/06/2023
Dieta mediterranea e fragilità, mangiar sano per promuovere una sana longevità. La riconferma in una revisione sistematica e meta-analisi
-
30/05/2023
Progetto Qvax 2022. Episodio 3 - Le motivazioni della scelta di vaccinarsi o non vaccinarsi contro l'influenza
-
10/05/2023
Progetto Qvax 2022. Episodio 2 - Scelte e intenzioni vaccinali degli operatori delle RSA toscane
-
08/05/2023
Cure palliative nel fine vita: il rapporto OCSE Time for Better Care at the End of Life
-
26/04/2023
Qual è la prevalenza di decadimento cognitivo lieve tra gli anziani che vivono nella tua RSA?
-
12/04/2023
Progetto Qvax 2022. Episodio 1 - La tesi di Barbara
-
30/03/2023
HALT-4, i risultati italiani dello studio pilota europeo su infezioni e uso di antibiotici
-
22/02/2023
Il ruolo della comunicazione nel fine vita: l'esperienza di una Rsa di Torino
-
15/12/2022
Reintroduzione delle visite dei familiari nelle strutture di assistenza a lungo termine durante la pandemia: i risultati di uno studio canadese
-
06/12/2022
Raccomandazioni Aifa sul buon uso degli antibiotici: terapia mirata delle infezioni resistenti
-
30/11/2022
Lo status quo delle strutture residenziali socio-assistenziali e socio-sanitarie in Italia a fine 2020: i dati Istat
-
11/11/2022
Qvax 2022, il questionario sulla propensione alla vaccinazione del personale delle RSA toscane
-
02/11/2022
Cure palliative, l’OMS sprona a migliorare le cure nel fine vita
-
18/10/2022
Aggiornato il report ISS sulla sorveglianza COVID-19 nelle strutture residenziali
-
28/09/2022
Quali fattori individuali e organizzativi influiscono sulla soddisfazione lavorativa degli operatori nelle strutture di lungodegenza?
-
08/09/2022
COVID-19, come proteggere le case di cura e le lungodegenze. Revisione rapida delle evidenze internazionali
-
31/08/2022
Quarto Rapporto Cergas Bocconi, la ripartenza e le sfide aperte per il settore Long Term Care: proposte di innovazione
-
25/08/2022
Gli effetti del vaccino COVID nelle RSA fiorentine coinvolte nelle attività del Gruppo GIROT
-
03/08/2022
L'ortoterapia in RSA aiuta i residenti con apatia e demenza
-
24/07/2022
Quarta dose nei residenti di strutture di assistenza a lungo termine durante Omicron: due studi a confronto
-
19/07/2022
Le conversazioni al momento del fine vita in RSA durante la pandemia
-
05/07/2022
Quarto Rapporto Cergas Bocconi, ripartenza e sfide aperte per il settore Long Term Care: la gestione del personale
-
21/06/2022
Infezioni Omicron meno gravi nei residenti delle case di cura. I risultati dello studio UK
-
01/06/2022
Ruolo del medico di base nella prevenzione e gestione del paziente con demenza
-
23/05/2022
Prevenzione e controllo delle infezioni nel contesto della pandemia COVID-19: l'OMS aggiorna la guida ad interim
-
12/05/2022
L’impatto della vaccinazione sul contenimento dei rischi conseguenti a COVID-19 nelle RSA del Veneto
-
21/04/2022
Una nuova progettazione delle case di riposo può migliorare la qualità della vita dei residenti? La revisione Cochrane
-
14/04/2022
Interventi a sostegno dei caregiver di persone con demenza grave residenti in RSA durante il fine vita
-
29/03/2022
Sorveglianza COVID-19 nelle strutture di lungodegenza europee: i risultati nel report ECDC
-
23/03/2022
Uso di antibiotici e infezioni da organismi multi-farmaco resistenti (MDRO) nelle case di cura
-
22/02/2022
L’efficacia dei vaccini in RSA
-
21/02/2022
Impatto della vaccinazione Covid-19 nelle strutture di Long Term Care inglesi: i risultati di uno studio
-
07/02/2022
Attitudine alla vaccinazione contro COVID-19 e influenza negli operatori sanitari: uno studio dell’Università di Bologna
-
12/07/2021
Sorveglianza ISS di COVID-19 nelle RSA: casi e decessi rarefatti
-
16/06/2021
Efficacia della vaccinazione contro Covid-19 in RSA
-
13/04/2021
Promozione della vaccinazione antinfluenzale tra il personale delle RSA secondo le scienze comportamentali
-
26/03/2021
L’impatto di COVID-19 sulle persone con demenza e sui caregiver: confronto tra uno studio italiano e uno canadese
-
17/03/2021
Progettare una RSA dopo l’esperienza della pandemia: bilanciare aspetti sanitari, qualità della vita e resilienza
-
02/03/2021
Una panoramica dell'impatto della pandemia sulle strutture di lungodegenza in tutto il mondo
-
17/12/2020
Demenza: prevenzione, intervento e cura. Il rapporto 2020 della Lancet Commission
-
13/12/2020
Associazione tra vaccinazione antinfluenzale e coronavirus: una revisione di letteratura
-
08/10/2020
Vaccinazione antinfluenzale e mortalità per COVID-19 nella popolazione anziana degli Stati Uniti
-
23/09/2020
Influenza: raccomandazioni ministeriali e dati sulle coperture vaccinali negli anziani in Italia e in Toscana
-
11/08/2020
Coronavirus, esperienze nazionali e internazionali a supporto dell’integrazione delle cure palliative con altre specialità
-
05/08/2020
Prevenzione e sicurezza nelle cure a lungo termine: la lezione della pandemia COVID-19 nei paesi OECD
-
21/07/2020
SARS-CoV-2: quanto contano gli asintomatici? Interessanti i risultati degli studi nelle residenze per anziani del Belgio e in Cina e USA
-
15/07/2020
Covid-19 nelle strutture di lungodegenza di alcuni paesi europei: essenziali sorveglianza, prevenzione e controllo delle infezioni
-
08/06/2020
Nelle RSA di Inghilterra e Galles si stimano 20.000 morti in eccesso rispetto allo stesso periodo degli anni precedenti
-
19/05/2020
Covid-19: come si comportano gli operatori di fronte alle linee guida per la prevenzione delle infezioni? Una review Cochrane
-
06/12/2019
C'è una relazione tra soddisfazione lavorativa e contratto di lavoro? Il risultato di un sondaggio in 62 residenze per anziani della Toscana
-
11/11/2019
Come ridurre il rischio di delirium, fare diagnosi e curare chi ne è affetto: una nuova linea guida scozzese
-
31/10/2019
La narrazione autobiografica come strumento di empowerment per il benessere soggettivo e psicologico degli anziani residenti in RSA
-
03/10/2019
Approccio biografico negli anziani assistiti in RSA: una revisione sistematica sull'efficacia della narrazione delle storie di vita
-
18/03/2019
Prevenire le cadute e le lesioni legate alla caduta negli anziani: Cochrane studia fattori di rischio, frequenza e complicanze
-
11/12/2018
Uso di antibiotici e impatto della sorveglianza antimicrobica nelle strutture di assistenza a lungo termine
-
09/07/2018
Come creare materiale educativo efficace per prevenire le cadute in RSA? L’elemento vincente è coinvolgere pazienti, familiari e operatori
-
15/02/2018
Indicatori del processo assistenziale di nutrizione in RSA: appena pubblicato lo studio dei ricercatori fiorentini
-
30/11/2017
Vaccinazione antinfluenzale negli anziani: è possibile determinarne l'impatto economico?
-
23/10/2017
Età, prossimità al decesso e spesa sanitaria
-
15/09/2017
Non si è mai troppo giovani o troppo vecchi per la conoscenza della felicità. Epicuro, 271 A.C.
-
30/05/2017
Infezioni correlate all’assistenza in RSA: una esperienza di intervento formativo efficace dagli Stati Uniti
-
18/04/2017
Al centro del metodo Validation di Naomi Feil la relazione con l'anziano
-
03/04/2017
Revisione sistematica sulla prevalenza della demenza in Italia
-
28/03/2017
Moyra Jones ed il modello gentlecare: un approfondimento
-
09/01/2017
Una review sugli interventi educativi per aumentare l’empowerment degli ospiti in RSA
-
03/10/2016
Progressione del declino funzionale tra gli ospiti delle RSA in una recente revisione sistematica
-
05/07/2016
Qualità e costi delle cure palliative nelle case di cura di 6 paesi europei
-
18/03/2016
Perdita di peso e basso indice di massa corporea: analisi di due fattori di rischio per gli anziani in RSA
-
15/02/2016
Green House: un modello innovativo di Nursing Home Care
-
03/02/2016
Esercizio fisico in RSA: quali benefici in termini di salute e benessere per le persone affette da demenza?
-
03/11/2015
Sovrappeso e obesità costituiscono davvero fattori di rischio per gli anziani?
-
26/10/2015
World report on ageing and health: le politiche dell'OMS per vivere a lungo e in buona salute
-
28/07/2015
Monitoraggio della qualità dell'assistenza in RSA: pubblicati su BMC Health Services Research alcuni risultati del progetto
-
22/07/2015
La scala ADL disaggregata per prevedere l'ammissione in RSA
-
13/07/2015
Terapia del dolore negli anziani: il focus nel Rapporto al Parlamento sullo stato di attuazione della legge sulle cure palliative
-
16/06/2015
Una lettura del Piano Nazionale Demenze in ottica RSA: la gestione integrata…da patologia a persona
-
01/04/2015
Il nuovo strumento SHARE-FI75+ permette di identificare gli anziani fragili
-
26/02/2015
L’uso dei servizi ospedalieri da parte dei residenti nelle case di cura britanniche
-
18/08/2014
Diagnosi e terapia dell’incontinenza urinaria nel Libro bianco
-
01/08/2014
Tutti in pista! I risultati di una review sistematica sugli effetti benefici della danza negli anziani
-
03/06/2014
Ulcere da pressione: sul BMJ il riassunto della nuova linea guida NICE
-
27/05/2014
Garantire un’appropriata risposta assistenziale a tutti gli anziani non autosufficienti in Toscana: quanto costerebbe?
-
19/05/2014
Prevenzione, controllo delle infezioni e corrette prescrizioni: le armi per combattere i batteri resistenti
-
16/04/2026

